हाल ही में नेचर पत्रिका में एक रोमांचक पेपर प्रकाशित हुआ है: जेनेटिक रिप्रोग्रामिंग के द्वारा युवावस्था की एपिजेनेटिक जानकारी को बहाल करके दृष्टि लौटाना। पेपर के लेखक युआंगचेंग लू और उनके साथी बताते हैं कि बुढ़ापे का एक कारण ‘एपिजेनेटिक परिवर्तनों’ का जमा होना है जो जीन की अभिव्यक्ति को अस्त-व्यस्त कर देता है, जिससे जीन्स की अभिव्यक्ति का पैटर्न बदल जाता है और डीएनए का मूल काम प्रभावित होता है। यदि विशिष्ट जीन्स का उपयोग करके उन जीन्स को वापिस कार्यक्षम बना दिया जाए (यानी जीन थेरेपी की जाए) तो (चूहों में) दृष्टि क्षमता को बहाल किया जा सकता है।
मनुष्य (और अन्य स्तनधारी जीवों) की आंखें जैव विकास में बना एक महत्वपूर्ण अंग है। इनकी मदद से हम बाहरी दुनिया को रंगीन रूप में स्पष्ट देख पाते हैं। जैव विकास के शुरुआती जीव, जैसे सूक्ष्मजीव और पौधे, प्रकाश के प्रति अलग-अलग तरीकों से प्रतिक्रिया देते हैं, जैसे प्रकाश सोखना और उपयोग करना (मसलन प्रकाश संश्लेषण में)। मानव आंख का अग्र भाग (कॉर्निया, लेंस और विट्रियस ह्यूमर) पारदर्शी और रंगहीन होता है, यह रेटिना पर पड़ने वाले प्रकाश को एक जगह केंद्रित करने में मदद करता है जिससे हमें विभिन्न रंग दिखाई देते हैं। रेटिना ही मस्तिष्क को संदेश भेजने का कार्य करता है। रेटिना का मुख्य भाग, रेटिनल गैंग्लियॉन सेल्स (आरजीसी) जिन्हें न्यूरॉन्स या तंत्रिका कोशिकाएं कहा जाता है, विद्युत संकेतों के रूप में संदेश भेजने में मदद करती हैं। यानी आरजीसी प्रकाश को विद्युत संकेतों में परिवर्तित करती हैं।
कोशिकीय नियंत्रक
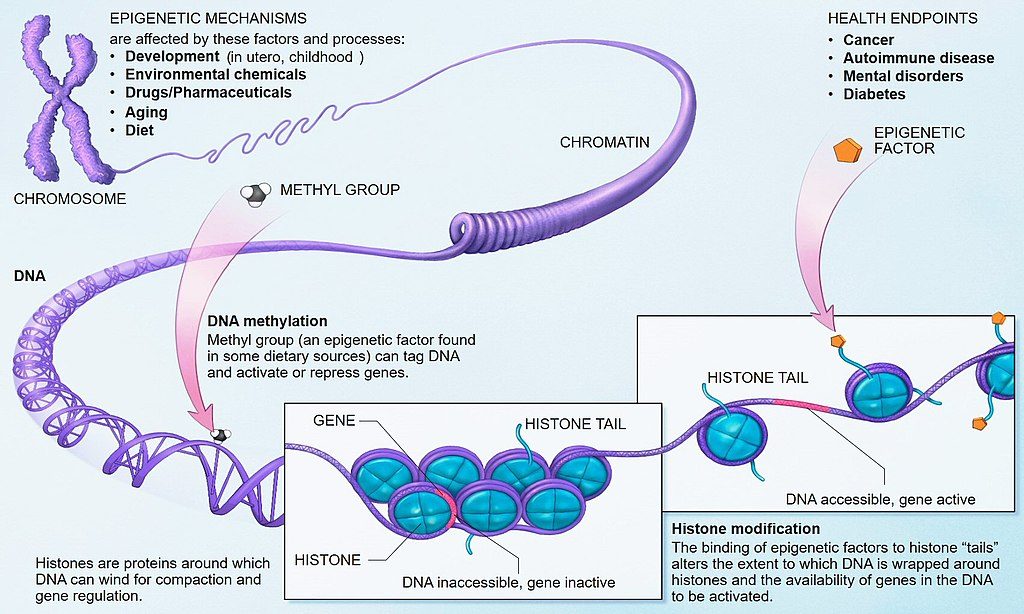
हमारे शरीर की कोशिकाओं और ऊतकों के कामकाज हज़ारों प्रोटीन द्वारा नियंत्रित किए जाते हैं। ये प्रोटीन सम्बंधित जीन्स के रूप में कूदबद्ध होते हैं। ये जीन्स हमारे जीनोम या कोशिकीय डीएनए का हिस्सा होते हैं। वंशानुगत डीएनए में यदि छोटा-बड़ा किसी भी तरह का बदलाव (जुड़ना या उत्परिवर्तन) होता है तो प्रोटीन के विकृत रूप का निर्माण होने लगता है। परिणामस्वरूप कोशिका का कार्य गड़बड़ा जाता है। यही मनुष्यों में कई वंशानुगत विकारों का आधार है।
डीएनए या प्रोटीन स्तर के अनुक्रम में परिवर्तनों के अलावा कुछ अन्य जैव रासायनिक परिवर्तन भी होते हैं जो इस बात को प्रभावित करते हैं और तय करते हैं कि किसी कोशिका में कोई जीन सक्रिय होना चाहिए या निष्क्रिय रहना चाहिए। उदाहरण के लिए, इंसुलिन (एक प्रोटीन) बनाने वाला जीन शरीर की प्रत्येक कोशिका में मौजूद होता है, लेकिन यह सिर्फ अग्न्याशय की इंसुलिन स्रावित करने वाली बीटा कोशिकाओं में व्यक्त किया जाता है जबकि शरीर की बाकी कोशिकाओं में इसे निष्क्रिय रखा जाता है। इस प्रक्रिया को नियंत्रक प्रोटीनों के संयोजन द्वारा सख्ती से नियंत्रित किया जाता है। ये नियंत्रक प्रोटीन जीन की अभिव्यक्ति को बदलते हैं। इसके अलावा, हिस्टोन प्रोटीन होते हैं जो डीएनए को बांधते हैं और गुणसूत्रों के अंदर सघन रूप में संजोकर रखने में मदद करते हैं। इन हिस्टोन प्रोटीन्स में भी रासायनिक परिवर्तन हो सकते हैं। जैसे प्रोटीन के विभिन्न लाइसिन अमीनो एसिड पर मिथाइलेशन और एसिटाइलेशन। डीएनए और इससे जुड़े प्रोटीन दोनों पर हुए परिवर्तन गुणसूत्र की जमावट को बदल देते हैं और जीन अभिव्यक्ति को नियंत्रित करते हैं। ये परिवर्तन या तो डीएनए को खोल कर जीन अभिव्यक्ति की अनुमति देते हैं या डीएनए को घनीभूत करके उस स्थान पर उपस्थित जीन को निष्क्रिय या खामोश कर देते हैं।
इस तरह के जैव रासायनिक परिवर्तन, जो किसी कोशिका विशेष में किसी जीन की अभिव्यक्ति निर्धारित करते हैं, को ‘एपिजेनेटिक्स’ कहा जाता है। डीएनए उत्परिवर्तन तो स्थायी होते हैं। उनके विपरीत एपिजेनेटिक परिवर्तन पलटे जा सकते हैं। इनके कामकाज का संचालन कई नियंत्रक प्रोटीन्स द्वारा किया जाता है, जैसे डीएनए मिथाइल ट्रांसफरेज़ (डीएनएमटी), हिस्टोन एसिटाइल ट्रांसफरेज़ (एचएटीएस), हिस्टोन डीएसिटाइलेज़ (एचडीएसी)। ये नियंत्रक प्रोटीन ऐसे परिवर्तनों को जोड़ सकते हैं या हटा सकते हैं, जिनसे किसी अंग या ऊतक के किसी खास जीन को खास तरह से चालू या बंद किया जा सकता है। अग्न्याशय की बीटा कोशिकाओं में इंसुलिन जीन को खुला या सक्रिय रखा जाता है जो प्रोटीन को अभिव्यक्त होने देता है, जबकि अन्य कोशिकाओं में यह जीन निष्किय रहता है। बुढ़ापे, तनाव या किसी बीमारी के चलते हमारे जीन्स का सामान्य एपिजेनेटिक नियंत्रण प्रभावित हो सकता है।
हम यह तो अच्छी तरह जानते हैं कि कई तरह के कैंसर में कोशिका विभाजन को नियंत्रित करने वाले कुछ जीन (ट्यूमर शामक जीन्स) या तो उत्परिवर्तन के कारण या एपिजेनेटिक परिवर्तनों के कारण निष्क्रिय हो जाते हैं, नतीजतन अनियंत्रित कोशिका विभाजन होने लगता है और ट्यूमर बन जाता है। इसी तरह, उम्र बढ़ने की सामान्य प्रक्रिया के साथ होने वाले एपिजेनेटिक परिवर्तनों से कई संदेश या नौजवान जीन्स भी निष्क्रिय हो जाते हैं।
आरजीसी कोशिकाओं के कारण हम स्पष्ट और रंगों को देख पाने में सक्षम हैं। बुढ़ापे के कारण आरजीसी की काम करने की क्षमता धीरे-धीरे कम होने लगती है। इसके अलावा, बाह्र कारक जैसे कि वंशानुगत इतिहास, मधुमेह (टाइप 1 और टाइप 2 दोनों) और अन्य कारक उपरोक्त एपिजेनेटिक परिवर्तनों द्वारा सामान्य स्थिति को बदल देते हैं।
उपरोक्त शोधपत्र पर मैंने अपने साथियों, इंदुमति मरियप्पन (कोशिका जीव विज्ञान में ट्रांसलेशनल शोधकर्ता) और जी. चंद्रशेखर (ग्लकामो में विशेष रुचि रखने वाले नैदानिक विशेषज्ञ) की प्रतिक्रिया जानना चाही। डॉ. मरियप्पन बताती हैं कि मनुष्यों में इस तरह के प्रयोग पर विचार करना जोखिम भरा हो सकता है क्योंकि हरेक कोशिका में इतने सारे अज्ञात और अनिश्चित प्रभाव हो सकते हैं जिससे ऐसा कुछ अप्रत्याशित घट सकता है जिसे वापस ठीक नहीं किया जा सकेगा और डीएनए स्थायी रूप से परिवर्तित हो जाएगा। लेकिन वे कहती हैं कि मोतियाबिंद के अध्ययन के लिए इस तरह के प्रयोग जंतु मॉडल, जैसे माइस, चूहे और ज़ेब्राफिश पर किए जा सकते हैं। डॉ. चंद्रशेखर कहते हैं कि वास्तविक कसौटी तो यह होगी कि क्या अन्य प्रयोगशालाओं में इस तरह के परीक्षण बुढ़ापे के कारण प्रभावित अन्य अंगों जैसे हृदय, फेफड़ों और गुर्दों पर सफलतापूर्वक करके देखे जा सकते हैं।(स्रोत फीचर्स)
नोट: स्रोत में छपे लेखों के विचार लेखकों के हैं। एकलव्य का इनसे सहमत होना आवश्यक नहीं है।
Photo Credit : https://upload.wikimedia.org/wikipedia/commons/thumb/d/dd/Epigenetic_mechanisms.jpg/1024px-Epigenetic_mechanisms.jpg